Qu’est ce que l’infertilité ?
L’infertilité est définie comme étant l’inaptitude à obtenir une grossesse avec naissance vivante après une période moyenne de rapports non protégés de 1 an (pour les femmes de moins de 35 ans) ou de 6 mois (pour les femmes de plus de 35 ans), à raison de 3 à 4 rapports par semaine (1, 2).
La conception est normalement obtenue dans les 12 mois pour 80 à 85% des couples sans moyen de contraception, ce qui signifie qu’environ 15% des couples essayant d’obtenir leur première grossesse éprouvent des difficultés à concevoir. (1)
Dans l’infertilité primaire, les couples n’ont jamais réussi à concevoir, alors que dans l’infertilité secondaire, il existe une difficulté à concevoir après avoir déjà conçu, que cela soit avec une grossesse menée à terme ou avec une fausse-couche. (2)
L’infertilité concerne 1 couple sur 6.
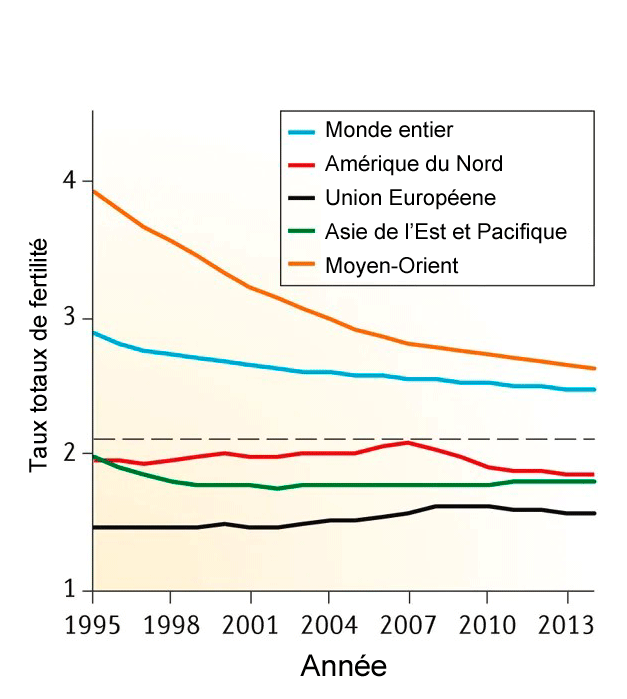
FIGURE 1 : Taux totaux de fertilité entre 1995 et 2014 pour différentes régions et mondialement. La ligne hachurée représente le taux de fertilité nécessaire pour préserver la population mondiale actuelle
source : Nature Reviews | Urology
Combien de couples sont touchés ?
L’OMS estime que 60 à 80 millions de couples souffrent actuellement d’infertilité de par le monde, ce qui représente entre 8 à 12%. Elle rapporte que 20% des cas sont dus à un facteur masculin seul, 38% à un facteur féminin seul, 27% à des facteurs mixtes, et que 15% sont des infertilités inexpliquées (3).

Quelles sont les conséquences de l’infertilité ?
Les conséquences de l’infertilité peuvent être des répercussions sociétales, de la souffrance personnelle, des retombées psychologiques, une dépression clinique et une dysfonction sexuelle. La mésentente avec le conjoint est commune chez les couples infertiles, particulièrement lorsqu’ils sont stressés par le fait de devoir prendre des décisions médicales. La dépression clinique est aussi considérable chez la femme infertile, de façon similaire aux femmes atteintes de maladie cardiaque ou de cancer. (4)
Quelles sont les causes de l’infertilité chez la femme ?
Chez la femme, les facteurs associés à l’infertilité peuvent être (2, 4) :
- L’âge (> 35 ans) ;
- Un excès de poids (IMC > 27 kg/m²) ;
- Des dysfonctions ovariennes : troubles ovulatoires, syndrome des ovaires polykystiques (SOPK), insuffisance ovarienne prématurée (IOP) ;
- Des facteurs tubaires et péritonéaux : endométriose, adhésions pelviennes, affections inflammatoires pelviennes, occlusions tubaires, dysfonctions tubaires ;
- Des facteurs utérins : malformations utérines, fibromes, etc. ;
- Des déséquilibres hormonaux : hyperthyroïdie, hypothyroïdie, hyperprolactinémie, etc.
- Des facteurs génétiques ;
- La chimiothérapie et la radiothérapie ;
- Les MST et IST ;
- Des facteurs environnementaux : perturbateurs endocriniens, solvants organiques volatiles, pesticides… ;
- Le style de vie (tabac, alcool, drogues, exercice physique, etc.).

Quelles sont les causes de l’infertilité chez l’homme ?
Dans plus de 50% des cas d’infertilité masculine, la cause est inconnue, et l’infertilité est donc classée comme « idiopathique ». (5)
L’infertilité masculine peut se manifester par (1, 5) :
- une azoospermie (absence totale de spermatozoïdes dans l’éjaculat)
- une oligospermie (concentration en spermatozoïdes inférieure aux valeurs normales)
- une nécrospermie (nombre élevé de spermatozoïdes morts dans l’éjaculat)
- une oligoasthénotératospermie ou OATS (anomalie complexe du sperme associant une diminution de la concentration des spermatozoïdes (oligospermie), du pourcentage de spermatozoïdes mobiles (asthénospermie) et une augmentation du pourcentage de spermatozoïdes présentant des malformations (tératospermie)
- des anticorps anti-spermatozoïdes
- une fragmentation de l’ADN du spermatozoïde
- etc.
Les facteurs associés à l’infertilité peuvent être (1, 5) :
- Des infections et inflammations du tractus uro-génital ;
- Des malformations du tractus uro-génital ;
- Des déséquilibres hormonaux (par exemple l’hyperprolactinémie) ;
- Des facteurs génétiques ;
- La chimiothérapie et la radiothérapie ;
- Certains médicaments ;
- Les MST et IST ;
- Le style de vie (tabac, alcool, drogues, exercice physique, nutrition) ;
- Des facteurs environnementaux : exposition à des métaux lourds, des composés œstrogéniques perturbateurs endocriniens, des radiations, élévation de la température scrotale (bains chauds, vêtements serrés, pratique intensive du cyclisme, téléphone portable dans la poche, etc.) ;
- Le stress oxydant, pouvant être causé par plusieurs des éléments évoqués ci-dessus
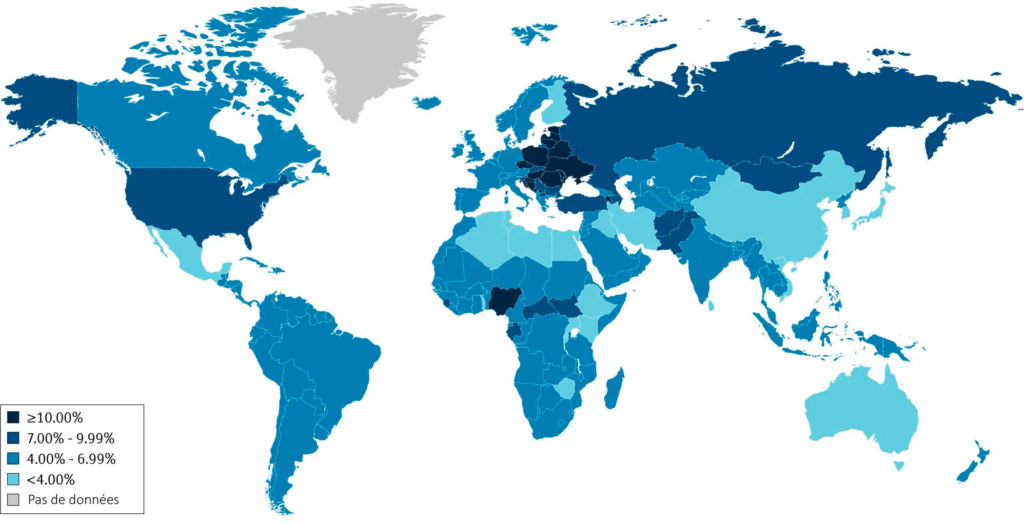
(calculée en faisant le produit de la prévalence de l’infertilité avec le pourcentage d’infertilité de cause masculine)
source : Nature Reviews | Urology
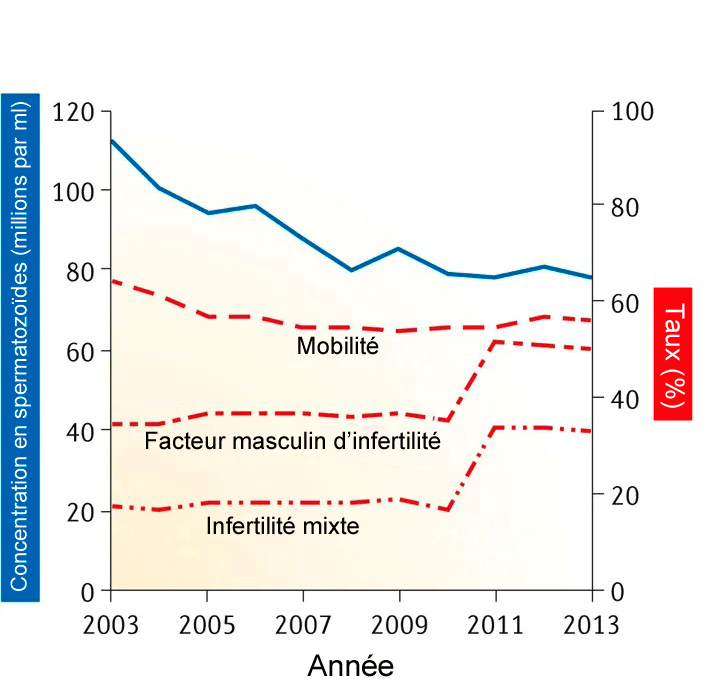
FIGURE 3 : Tendances de la concentration et de la mobilité spermatiques, et taux globaux d’infertilité masculine et mixte aux USA entre 2003 et 2013. L’augmentation dans les courbes d’infertilité entre 2010 et 2011 est attribuée en partie à la modification des valeurs de référence pour le sperme par l’OMS
source : Nature Reviews | Urology
Infertilité mixte, infertilité inexpliquée
Dans certains cas, l’infertilité peut être mixte, c’est-à-dire combiner à la fois des facteurs masculins et féminins.
Dans d’autres cas, l’infertilité est inexpliquée (ou idiopathique) : aucune cause n’est trouvée par les médecins. On peut émettre l’hypothèse que les facteurs causant l’infertilité, dans ces cas-là, ne peuvent pas (encore) être diagnostiqués par les outils actuellement mis à disposition par la médecine conventionnelle. Le stress peut également être une source non négligeable de dysfonctionnements pouvant participer à l’infertilité.

Quels sont les traitements proposés par les médecins ?
Ils peuvent être (4, 5) :
- chirurgicaux
- hormonaux
- AMP : inséminations intra-utérines (IIU), FIV (fécondation in vitro), FIV-ICSI (FIV avec injection intracytoplasmique de spermatozoïde), FIV-DPI (FIV avec diagnostic préimplantatoire, dans certains cas bien précis) (voir FAQ)
- parfois compléments alimentaires
Il ne faut pas oublier le recours possible, en fonction de la situation, au don de gamètes, à l’auto-conservation de gamètes ou de tissu ovarien, à l’accueil d’embryon et à l’adoption.
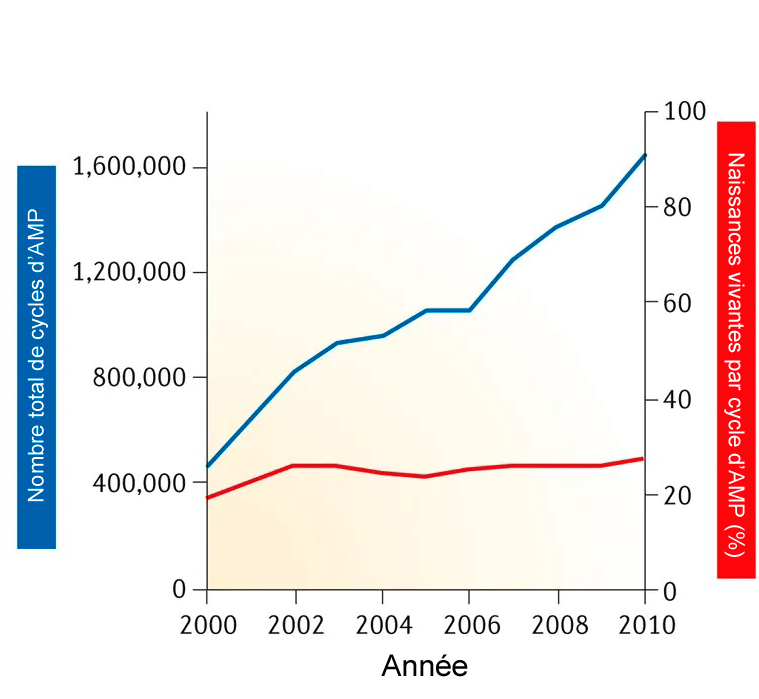
FIGURE 4 : Augmentation du nombre des cycles d’AMP (courbe bleue) et taux de succès (atteignant un plateau) de l’AMP par cycle (courbe rouge) (quantifiée par le pourcentage de naissance vivante par cycle d’AMP) dans le monde entre 2000 et 2010
source : Nature Reviews | Urology
Quels sont les chiffres de l’AMP en France ?
D’après l’Agence de la Biomédecine, en 2017, 151 611 tentatives d’AMP ont été recensées, regroupant les inséminations, les fécondations in vitro et les décongélations d’embryons congelés avec gamètes et embryons issus ou non d’un don. Pour 96% des AMP, les tentatives (IIU, FIV hors ICSI, ICSI et TEC) sont réalisées avec les gamètes des deux membres du couple. Dans 4% des cas, les tentatives utilisent des spermatozoïdes, des ovocytes ou des embryons issus de don. Les prélèvements d’ovocytes en vue de fécondation in vitro représentent 61 530 cycles auxquels il faut ajouter 756 prélèvements d’ovocytes en vue de don.
Concernant les résultats de l’AMP en intraconjugal en 2017 :
– Les taux de grossesses échographiques étaient de 12,6% en IIU, 24% en FIV hors ICSI, 23,5% en FIV/ICSI et 22,8% par TEC (transfert d’embryon congelé) (voir Figure 5) ;
– Les taux d’accouchements étaient de 10,5% en IIU, 20,2% en FIV hors ICSI, 20,6% en FIV/ICSI et 19,2% par TEC (voir Figure 6).
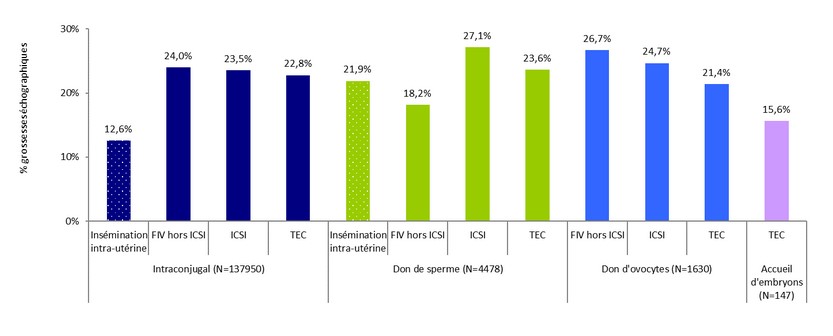
Tentatives : inséminations artificielles (IIU, IIC), ponctions d’ovocytes dans le cadre des fécondations in vitro (FIV, ICSI), décongélations d’embryons congelés en vue de TEC (TEC), mises en fécondation (don d’ovocytes) et décongélations d’ovocytes (ICSI)
N : nombre de tentatives
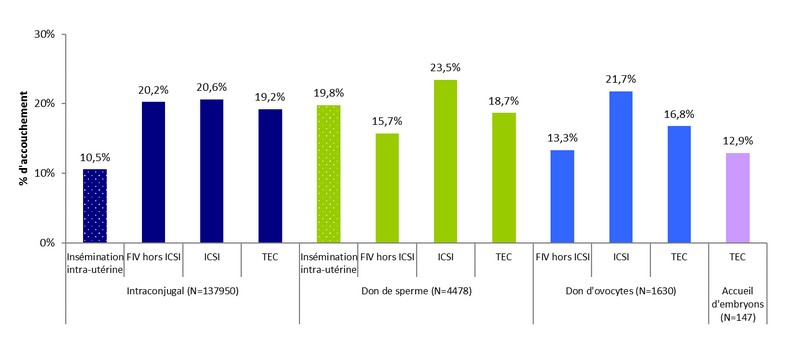
Tentatives : inséminations artificielles (IIU, IIC), ponctions d’ovocytes dans le cadre des fécondations in vitro (FIV, ICSI), décongélations d’embryons congelés en vue de TEC (TEC), mises en fécondation (don d’ovocytes) et décongélations d’ovocytes (ICSI)
N : nombre de tentatives
Concernant les enfants nés après AMP, selon l’INSEE, en 2017, 769 553 nouveau-nés ont vu le jour en France. D’après l’Agence de la Biomédecine, les enfants nés vivants, conçus après une AMP réalisée en 2017, au nombre de 25 614 représentent 3,3% des enfants nés de la population générale. Le nombre d’enfants conçus par AMP parmi les enfants nés chaque année en France augmente légèrement depuis 2009 (2,6% en 2009, 3,3% en 2017). On estime qu’un peu plus d’un enfant sur 30 est issu d’une AMP, soit environ 1 enfant par classe.
Les thérapies complémentaires dans l’accompagnement de l’infertilité
De nombreux professionnels de santé et praticiens s’intéressent à ce sujet, et d’abondantes études ont été publiées depuis des décennies sur les capacités à booster la fertilité au naturel de :
- la nutrition (6, 7)
- les compléments alimentaires (8-12)
- l’acupuncture (13-17), avec un impact important sur le stress lié à l’infertilité
- la phytothérapie (1, 18-20)
- la médecine traditionnelle chinoise (21-24)
- la santé environnementale (25-33)
- et bien d’autres

Il semble particulièrement pertinent, d’après des publications très récentes, d’inclure les couples infertiles dans un parcours de soin pluridisciplinaire, de façon beaucoup plus globale et holistique (34-36). C’est la raison pour laquelle j’ai créé Fertibébé Conseils.
Pour aller plus loin
Références bibliographiques
(liste non exhaustive)
[1] Olayemi FO, A review on some causes of male infertility, Afr. J. Biotechnol. (2010) ; 9(20) : 2834-42.
[2] Olooto WE et al, A review of female infertility ; important etiological factors and management, J. Microbiol. Biotech. Res. (2012) ; 2(3) : 379-85.
[3] Kumar N, Singh AK, Trends of male factor infertility, an important cause of infertility : A review of literature, J. Hum. Reprod. Sci. (2016) ; 8(4) : 191-196.
[4] Direkvand-Moghadam A, Delpisheh A, Khosravi A, Epidemiology of female infertility ; A review of literature, Biosci. Biotechnol. Res. Asia (2013) ; 10(2) : 559-67.
[5] Olooto We, Infertility in male ; risk factors, causes and management – A review, J. Microbiol. Biotech. Res. (2012) ; 2(4) : 641-45.
[6] Silvestris E, Lovero D, Palmirotta R, Nutrition and Female Fertility: An Interdependent Correlation, Front Endocrinol (2019) ; 10 : 346.
[7] Giahi L et al, Nutritional modifications in male infertility: a systematic review covering 2 decades, Nutr Rev. (2016) ; 74(2) : 118-30
[8] Hosseini B, Eslamian G., Association of Micronutrient Intakes With Female Infertility: Review of Recent Evidence, Thrita. (2015) ; 4(1) : e25586. doi: 10.5812/thrita.25586.
[9] Westphal LM et al, A Nutritional Supplement for Improving Fertility in Women, J Reprod Med. (2004) ;49(4) : 289-93.
[10] Arhin SA et al, Effect of micronutrient supplementation on IVF outcomes : a systematic review of the literature, Reprod Biomed Online (2017) ; 35(6) : 715-722.
[11] Alshahrani S, Nutritional Supplementation for the Treatment of Male Infertility, In book: Nutrition, Fertility, and Human Reproductive Function, Publisher: TheTaylor & Francis Group (2015)
[12] González-Ravina C et al, Effect of dietary supplementation with a highly pure and concentrated docosahexaenoic 3 acid (DHA) supplement on human sperm function, Reproductive biology (2018) ; 18(3) : 282-288.
[13] Pei J et al, Quantitative evaluation of spermatozoa ultrastructure after acupuncture treatment for idiopathic male infertility, Fertility and sterility (2005) ; 84(1) : 141-7.
[14] Huang DM et al, Acupuncture for infertility: Is it an effective therapy?, Chin. J. Integr. Med. (2011) ; 17(386). https://doi.org/10.1007/s11655-011-0611-8
[15] Stener-Victorin E, Humaidan P, Use of Acupuncture in Female Infertility and a Summary of Recent Acupuncture Studies Related to Embryo Transfer, Acupuncture in Medicine (2007) ; 24 (4) : 157-63.
[16] Mingmin Z et al, Influence of acupuncture on idiopathic male infertility in assisted reproductive technology, Journal of Huazhong University of Science and Technology Medical Sciences ; 22 : 228–230.
[17] Smith CA et al, The Effect of Acupuncture on Psychosocial Outcomes for Women Experiencing Infertility: A Pilot Randomized Controlled Trial, The Journal of Alternative and Complementary Medicine (2011) : 923-930. http://doi.org/10.1089/acm.2010.0380.
[18] Abarikwu SO, Onuah CL, Singh SK, Plants in the management of infertility, Andrologia (2020) ; 52(3) : e13509
[19] Shirani M, Shabanian S, Yavangi M, A systematic review of iranian medicinal plants effective on female infertility, Journal of Global Pharma Technology (2016) ; 10(8) : 44-49.
[20] Nantia EA et al, Medicinal plants as potential male anti-infertility agents: a review, Basic Clin. Androl. (2009) ; 19 : 148–158.
[21] Noll AA, Wilms S, Chinese Medicine in Fertility Disorders. In Book : Complementary Medicine (1st Edition, Thieme, 2009)
[22] Wing TA, Sedlmeier ES, Measuring the effectiveness of Chinese Herbal Medicine in improving female fertility, Journal of Chinese Medicine (2006)
[23] Xu X et al, Application of traditional Chinese medicine in the treatment of infertility, Human Fertility (2003) ; 6(4) : 161-68.
[24] Teng B et al, Successful Pregnancy after Treatment with Chinese Herbal Medicine in a 43-Year-Old Woman with Diminished Ovarian Reserve and Multiple Uterus Fibrosis: A Case Report ; Medicines (Basel) (2017) ; 4(1): 7.
[25] Rattan S et al, Exposure to endocrine disruptors during adulthood: consequences for female fertility, J Endocrinol. (2017) ; 233(3) : R109-R129
[26] Caserta D et al, The influence of endocrine disruptors in a selected population of infertile women, Gynecol Endocrinol. (2013) ; 29(5) : 444-7.
[27] Anway MD et al, Epigenetic Transgenerational Actions of Endocrine Disruptors and Male Fertility, Science (2005) ; 308(5727) : 1466-1469
[28] Toor JS, Sikka SC, Chapter 59 – Developmental and Reproductive Disorders — Role of Endocrine Disruptors in Testicular Toxicity : 1111-1121. In Book : Reproductive and Developental Toxicology (2017, Academic Press, 2nd Edition), Edited by Ramesh C. Gupta
[29] Matuszak E et al, The Impact of Bisphenol A on Fertility, Reproductive System, and Development: A Review of the Literature, International Journal of Endocrinology (2019) ; 4 : 1-8.
[30] Di Nisio A, Foresta C, Water and soil pollution as determinant of water and food quality/contamination and its impact on male fertility, Reprod Biol Endocrinol (2019) ; 17(4). https://doi.org/10.1186/s12958-018-0449-4
[31] Petrakis D et al, Endocrine Disruptors Leading to Obesity and Related Diseases, Int. J. Environ. Res. Public Health (2017) ; 14(10) : 1282
[32] Upson K et al, Phtalates and risk of endometriosis, Environ Res (2013) ; 126 : 91-97
[33] Weuve J et al, Association of Exposure to Phthalates with Endometriosis and Uterine Leiomyomata: Findings from NHANES, 1999–2004, Environ Health Perspect. (2010) ; 118(6): 825-832.
[34] Bachofner LM, Lobmaier JS, Towards a more holistic view of fertility: The need to consider biological underpinnings rather than only data, Horm Behav. (2018) ; 106 : A10-A11
[35] Johnson KM et al, Fertility and Infertility: Toward an Integrative Research Agenda, Population Research and Policy Review (2018). doi 10.1007/s11113-018-9476-2
[36] Delosantos MR, The Use of Traditional Chinese Medicine as an Adjunct to Western Fertility Treatments for the Management of Female Infertility, Capstone Project (2012)


